
ให้การผ่าตัดไม่ยุ่งยาก และ ไม่น่ากลัวอย่างที่คิด
HDcare บริการผู้ช่วยด้านสุขภาพจาก HDmall
ช่วยให้คนไข้กว่า 5,000 คนได้รับการรักษาที่เหมาะสม
“เหมือนมีญาติที่เป็นพยาบาลมาคอยดูแล”
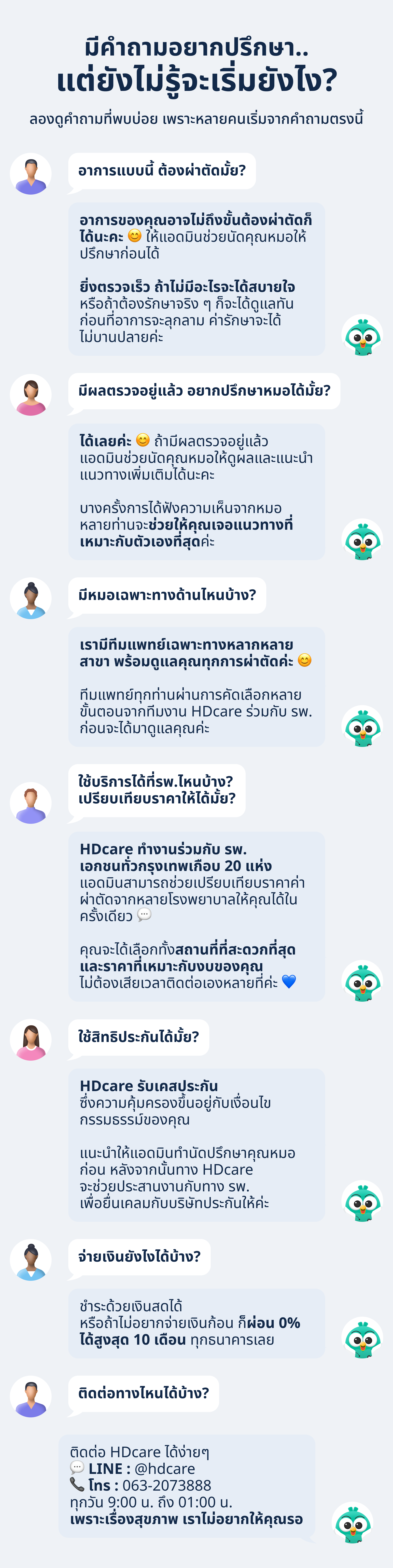
กังวลอะไร มีคำถามแบบไหน HDcare จัดการให้ตลอดการรักษา
อาการแบบนี้ต้องผ่าไหม?
ผ่าที่ไหนดี? ค่าใช้จ่ายเท่าไหร่?


มีผู้ช่วยส่วนตัวดูแลคุณทุกวัน
ไม่ต้องหาข้อมูลและทำนัดเองให้ยุ่งยาก
ดูแลถึงที่โรงพยาบาลในวันนัดให้อุ่นใจ

หาโรงพยาบาลที่สะดวกและตามงบ
รวบรวม รพ. ทั่วกรุงเทพ พร้อมเปรียบเทียบราคาให้ รับทั้งเคสประกันและจ่ายเอง

ปรึกษาหมอที่เหมาะกับอาการของคุณ
รวมแพทย์เฉพาะทางหลากหลายสาขา ที่พร้อมดูแลคุณจนหายดี
ฟังความประทับใจคนไข้ HDcare
อาการอะไร ผ่าตัดแบบไหน ก็ปรึกษาได้!
ดูแลโดยทีมแพทย์เฉพาะทาง
ที่ผ่านกระบวนการคัดเลือกหลายขั้นตอน
เลขที่ใบประกอบวิชาชีพ ว.28063

นพ. กษิดิน วิทูภิญโญภาพ
ศัลยแพทย์ลําไส้ใหญ่และทวารหนัก
เลขที่ใบประกอบวิชาชีพ ว.40334

นพ. จิตรภาณุ วงศ์ยงศิลป์
ศัลยแพทย์ เฉพาะทาง ศัลยศาสตร์มะเร็งวิทยา ต่อยอด ผ่าตัดผ่านการ ส่องกล้องศัลยศาสตร์ทั่วไป
เลขที่ใบประกอบวิชาชีพ ว.49615

นพ. จักรพงศ์ จิรสิริธรรม
ศัลยแพทย์ทางเดินปัสสาวะ
เลขที่ใบประกอบวิชาชีพ ว.50224

นพ. ชินะภัทร์ วุฒิวณิชย์
ศัลยแพทย์หลอดเลือด
เลขที่ใบประกอบวิชาชีพ ว.50516

นพ. ชินะภูมิ วุฒิวณิชย์
ศัลยแพทย์ทรวงอก
เลขที่ใบประกอบวิชาชีพ ว.46110

นพ. ณัฐพล อภิกิจเมธา
ศัลยแพทย์ ต่อยอด ผ่าตัดผ่าน การส่องกล้องศัลยศาสตร์ทั่วไป
เลขที่ใบประกอบวิชาชีพ ว.36352

นพ. ธนเดช วงศ์จารุกร
ศัลยแพทย์ ต่อยอด ผ่าตัดผ่าน การส่องกล้องศัลยศาสตร์ทั่วไป
เลขที่ใบประกอบวิชาชีพ ว.41443

นพ. ธนพัฒน์ ภูมิสมบัติ
ศัลยแพทย์ ต่อยอด ศัลยศาสตร์เต้านม
เลขที่ใบประกอบวิชาชีพ ว.39916

นพ. บัณฑวิช พลกล้า
ศัลยแพทย์ลําไส้ใหญ่และทวารหนัก
เลขที่ใบประกอบวิชาชีพ ว.35324

นพ. ปวัน จันท์แสนโรจน์
ศัลยแพทย์ ต่อยอด ผ่าตัดผ่าน การส่องกล้องศัลยศาสตร์ทั่วไป
เลขที่ใบประกอบวิชาชีพ ว.27794

นพ. พรรควุธ จันทร์สว่างภูวนะ
ศัลยแพทย์ ต่อยอด ผ่าตัดผ่าน การส่องกล้องศัลยศาสตร์ทั่วไป
เลขที่ใบประกอบวิชาชีพ ว.43351

พญ. รัชนี ประสิทธิ์มณฑล
ศัลยแพทย์ ต่อยอด ศัลยศาสตร์เต้านมและต่อมไร้ท่อ
เลขที่ใบประกอบวิชาชีพ ว.34012

นพ. วรัญญู จิรามริทธิ์
ศัลยแพทย์ลําไส้ใหญ่และทวารหนัก
เลขที่ใบประกอบวิชาชีพ ว.18524

นพ. วิบูลย์ ชัยยะมงคล
ศัลยแพทย์ทั่วไป
เลขที่ใบประกอบวิชาชีพ ว.41622

รศ.นพ. ศิระ เลาหทัย
ศัลยแพทย์ทรวงอก
เลขที่ใบประกอบวิชาชีพ ว.40668

นพ. สุทธิเกียรติ จรดล
ศัลยแพทย์ ต่อยอด ผ่าตัดผ่าน การส่องกล้องศัลยศาสตร์ทั่วไป
เลขที่ใบประกอบวิชาชีพ ว.56811

พญ. สุรัมภา วีระสุวรรณ
ศัลยแพทย์ทั่วไป
เลขที่ใบประกอบวิชาชีพ ว.49125

นพ. เสฐียรพงษ์ จันทวิบูลย์
ศัลยแพทย์ ต่อยอด ผ่าตัดผ่าน การส่องกล้องศัลยศาสตร์ทั่วไป
เลขที่ใบประกอบวิชาชีพ ว.30226

นพ. อัสพล ตันตะราวงศา
ศัลยแพทย์ทางเดินปัสสาวะ
เลขที่ใบประกอบวิชาชีพ ว.50508

นพ. ชยุตม์ ไชยเพิ่ม
ศัลยแพทย์กระดูกและข้อ ต่อยอด ศัลยศาสตร์บูรณสภาพในข้อสะโพกและข้อเข่า
เลขที่ใบประกอบวิชาชีพ ว.46102

นพ. ชานนท์ กนกวลีวงศ์
ศัลยแพทย์กระดูกและข้อ ต่อยอด เวชศาสตร์การกีฬา
เลขที่ใบประกอบวิชาชีพ ว.50565

นพ. ธีภพ ธีรกานต์อนันต์
ศัลยแพทย์กระดูกและข้อ ต่อยอด ศัลยศาสตร์ทางมือและจุลศัลย ศาสตร์
เลขที่ใบประกอบวิชาชีพ ว.36464

นพ. นวพงศ์ อนันตวรสกุล
ศัลยแพทย์กระดูกและข้อ ต่อยอด ศัลยศาสตร์ทางมือและจุลศัลย ศาสตร์
เลขที่ใบประกอบวิชาชีพ ว.28084

นพ. ประกฤต สุวรรณปราโมทย์
ศัลยแพทย์กระดูกและข้อ ต่อยอด เนื้องอกกระดูกและระบบเนื้อเยื่อ เกี่ยวพัน
เลขที่ใบประกอบวิชาชีพ ว.48593

ผศ.นพ. ปิลันธน์ ใจปัญญา
ศัลยแพทย์กระดูกและข้อ ต่อยอด ศัลยศาสตร์โรคกระดูกสันหลัง
เลขที่ใบประกอบวิชาชีพ ว.43124

พ.ต.ต.นพ. วรพล เจริญพร
ศัลยแพทย์กระดูกและข้อ ต่อยอด ศัลยศาสตร์ทางมือและจุลศัลย ศาสตร์
เลขที่ใบประกอบวิชาชีพ ว.32333

นพ. วัชระ มณีรัตน์โรจน์
ศัลยแพทย์กระดูกและข้อ ต่อยอด ศัลยศาสตร์บูรณสภาพในข้อสะโพกและข้อเข่า
เลขที่ใบประกอบวิชาชีพ ว.37059

นพ. เอกเกษม วาณิชเจริญกุล
ศัลยแพทย์กระดูกและข้อ ต่อยอด ศัลยศาสตร์บูรณสภาพในข้อสะโพกและข้อเข่าและโรคกระดูกจากความผิดปกติของเมตาบอลิซั่ม
เลขที่ใบประกอบวิชาชีพ ว.22054

ผศ.นพ. เกรียงศักดิ์ ศิริศักดิ์พาณิชย์
สูตินรีแพทย์ เฉพาะทาง เวชศาสตร์ เชิงกรานสตรี ศัลยกรรมซ่อมเสริม ต่อยอด ผ่าตัดผ่านกล้องทางนรีเวช
เลขที่ใบประกอบวิชาชีพ ว.40014

พญ. จิตตรินทร์ ศรีระอัมพุช
สูตินรีแพทย์ เฉพาะทาง มะเร็งวิทยานรีเวช ต่อยอด ผ่าตัดผ่านกล้องทางนรีเวชศาสตร์
เลขที่ใบประกอบวิชาชีพ ว.36413

พญ. จุฑาภรณ์ อุทัยแสน
สูตินรีแพทย์ เฉพาะทาง มะเร็งวิทยานรีเวช ต่อยอด ผ่าตัดผ่านกล้องทางนรีเวชศาสตร์
เลขที่ใบประกอบวิชาชีพ ว.40283

นพ. ศรุฒก์ กิจอันเจริญ
สูตินรีแพทย์ ต่อยอด ผ่าตัดผ่านกล้องทางนรีเวช
เลขที่ใบประกอบวิชาชีพ ว.41974

พ.ต.ท.ดร.นพ. สุธรรม สุธาพร
สูตินรีแพทย์ เฉพาะทาง เวชศาสตร์การเจริญพันธุ์
เลขที่ใบประกอบวิชาชีพ ว.19599

รศ.ดร.พญ. อารีย์พรรณ โสภณสฤษฎ์สุข
สูตินรีแพทย์ เฉพาะทาง เวชศาสตร์การเจริญพันธุ์ ต่อยอด ผ่าตัดผ่านกล้องทางนรีเวช
เลขที่ใบประกอบวิชาชีพ ว.46449

นพ. พิชญ์ อมตมหัทธนะ
แพทย์โสต ศอ นาสิก เฉพาะทาง โสต ศอ นาสิกวิทยาการนอนหลับ
เลขที่ใบประกอบวิชาชีพ ว.40261

พญ. เพชรรัตน์ แสงทอง
แพทย์โสต ศอ นาสิก เฉพาะทาง โสต ศอ นาสิกวิทยาการนอนหลับ
เลขที่ใบประกอบวิชาชีพ ว.38937

นพ. สุเมธ เฟื่องกำลูน
แพทย์โสต ศอ นาสิก
เลขที่ใบประกอบวิชาชีพ ว.22630

พญ. เกศรา โกสัลล์ประไพ
จักษุแพทย์ ต่อยอด จักษุวิทยากระจกตาและการแก้ไขสายตา
เลขที่ใบประกอบวิชาชีพ ว.19488

พญ.ณัฐรินทร์ ภูษิตโภยไคย
จักษุแพทย์ ต่อยอด จักษุวิทยา กระจกตาและการแก้ไขสายตา
เลขที่ใบประกอบวิชาชีพ ว.23027

พญ.ทัศนีย์ ศิริกุล
จักษุแพทย์ ต่อยอด จักษุวิทยากระจกตาและการแก้ไขสายตา
เลขที่ใบประกอบวิชาชีพ ว.41924

นพ. ปกรณ์กิจ พฤกษาอุดมชัย
จักษุแพทย์ ต่อยอด จักษุวิทยา กระจกตาและการแก้ไขสายตา
เลขที่ใบประกอบวิชาชีพ ว.40567

นพ. ประธาน ปิยสุนทร
จักษุแพทย์ ต่อยอด จักษุวิทยา กระจกตาและการแก้ไขสายตา
เลขที่ใบประกอบวิชาชีพ ว.10284

ศ.นพ. พรชัย สิมะโรจน์
จักษุแพทย์
เลขที่ใบประกอบวิชาชีพ ว.41446

พญ. มาริสา เตชะจงจินตนา
จักษุแพทย์ ต่อยอด จักษุวิทยา กระจกตาและการแก้ไขสายตา
เลขที่ใบประกอบวิชาชีพ ว.31310

พญ.รสนันท์ ศิขรินกุล
จักษุแพทย์ ต่อยอด จักษุวิทยา กระจกตาและการแก้ไขสายตา
เลขที่ใบประกอบวิชาชีพ ว.27306

พญ.วรุณฉัตร อิสริยภัทร์
จักษุแพทย์ ต่อยอด จักษุวิทยา กระจกตาและการแก้ไขสายตา
เลขที่ใบประกอบวิชาชีพ ว.24722

รศ.พ.อ.หญิง พญ.วิวรรณ ศันสนยุทธ
จักษุแพทย์ ต่อยอด จักษุวิทยากระจกตาและการแก้ไขสายตา
เลขที่ใบประกอบวิชาชีพ ว.15348

นพ.วิวัฒน์ โกมลสุรเดช
จักษุแพทย์
เลขที่ใบประกอบวิชาชีพ ว.35432

พญ. สุธนี สนธิรติ
จักษุแพทย์
เลขที่ใบประกอบวิชาชีพ ว.14220

รศ.นพ. อัมพร จงเสรีจิตต์
จักษุแพทย์ ต่อยอด จักษุวิทยา กระจกตาและการแก้ไขสายตา
เลขที่ใบประกอบวิชาชีพ ว.31576

นพ. จักรี ธัญยนพพร
ศัลยแพทย์ประสาทและสมอง เฉพาะทาง รังสีร่วมรักษาระบบประสาท
เลขที่ใบประกอบวิชาชีพ ว.43349

นพ. รักไทย บุญเรือง
ศัลยแพทย์ประสาทและสมอง
เลขที่ใบประกอบวิชาชีพ ว.28038

นพ. กุลเทพ รัตนโกวิท
อายุรแพทย์ เฉพาะทาง อายุรศาสตร์ โรคระบบทางเดินอาหาร ต่อยอด ระบบประสาทการเคลื่อนไหวทางเดินอาหาร
เลขที่ใบประกอบวิชาชีพ ว.33408

พญ. ปนียา ตปนียางกูร
จักษุแพทย์ ต่อยอด จักษุวิทยาต้อหิน
เลขที่ใบประกอบวิชาชีพ ว.36421

นพ. ชินพจน์ ยงพิทยาพงศ์
แพทย์รังสี ต่อยอด รังสีร่วมรักษาของลำตัว
เลขที่ใบประกอบวิชาชีพ ว.42974

พญ. กิตติมา กังวิวรรธน์
อายุรแพทย์โรคหัวใจ
ดูแพ็กเกจผ่าตัดที่คนสนใจมาก
รพ. ที่คุณเลือกได้


























 5.0
5.0


































