ผ่าตัดต่อมลูกหมาก (แบบส่องกล้อง)
โรคต่อมลูกหมากโต อาจเรียกว่า Enlarged Prostate หรือ Benign Prostratic Hyperplasia (BPH) ได้
สอดอุปกรณ์ทางท่อปัสสาวะ ไม่ต้องเปิดแผลภายนอก
ไม่ต้องดมยาสลบ แค่ระงับเส้นประสาทส่วนล่าง
รายละเอียด
HDcare สรุปให้
ผู้ชายไทยเสียชีวิตจากมะเร็งต่อมลูกหมาก เพราะมองข้ามความผิดปกติเล็กๆ น้อยๆ เช่น
- ปัสสาวะบ่อยตอนกลางคืน กลั้นปัสสาวะไม่อยู่ บางคนอาจมีอาการตรงข้าม คือ ปัสสาวะไม่ค่อยออก
- เวลาเริ่มต้นปัสสาวะจะรู้สึกลำบาก
- ปัสสาววะไม่พุ่ง หรือปัสสาวะราดเท้า
- รู้สึกปัสสาวะไม่สุด หรือปวดขณะปัสสาวะ
- มีเลือดปนออกมาในปัสสาวะ
ตรวจคัดกรองมะเร็งต่อมลูกหมากวันนี้ รีบรักษาก่อนลุกลาม
ให้แอดมินแนะนำโปรตรวจคัดกรองมะเร็งให้คุณวันนี้
มะเร็งต่อมลูกหมากเป็น 1 ใน 10 โรคมะเร็งที่พบมากในผู้ชายไทย
- ระยะเริ่มต้นมีขนาดเล็ก และอยู่แค่ในต่อมลูกหมาก ไม่ลุกลามไปอวัยวะอื่น
- ตรวจเจอและผ่าตัดเร็ว รักษาให้หายขาดได้
ต่อให้มะเร็งกระจายตัว ก็ยังรักษาได้
ปรึกษาทีมแพทย์ของ HDcare เพื่อหาวิธีรักษาที่ดีที่สุด
ผ่าตัดต่อมลูกหมาก ไม่น่ากลัวอย่างที่คิด
- ผ่าตัดต่อมลูกหมากด้วยการส่องกล้อง สอดอุปกรณ์ผ่าตัดผ่านทางท่อปัสสาวะไปถึงต่อมลูกหมาก แล้วผ่าตัดรักษามะเร็งต่อมลูกหมากในระยะเริ่มต้น ไม่ต้องดมยาสลบ ใช้เพียงการระงับความรู้สึกบางส่วน
- ผ่าตัดต่อมลูกหมากออก พร้อมเลาะต่อมน้ำเหลืองออก (แบบส่องกล้อง) เจาะรูเล็กๆ ที่หน้าท้อง 3-5 แผล แล้วสอดเครื่องมือผ่าตัดขนาดเล็ก รวมถึงกล้องกำลังขยายสูง เข้าไปทำการผ่าตัดข้างในช่องท้อง แผลเล็ก เสียเลือดน้อย กระทบเนื้อเยื่อใกล้เคียงน้อย
รู้จักโรคนี้
โรคต่อมลูกหมากโต คืออะไร?
ต่อมลูกหมาก เป็นส่วนหนึ่งของระบบสืบพันธุ์เพศชายที่อยู่ใต้กระเพาะปัสสาวะและล้อมรอบของท่อปัสสาวะส่วนต้น ทำหน้าที่สร้างน้ำหล่อเลี้ยงตัวอสุจิ และนำส่งเชื้ออสุจิในขณะที่มีการหลั่งน้ำอสุจิออกมา ซึ่งโดยปกติแล้วจะมีขนาดเท่าผลลิ้นจี่
เมื่อมีอายุมากขึ้น ฮอร์โมนเพศชายในร่างกายผลิตได้น้อยลง ส่งผลให้ต่อมลูกหมากค่อยๆ โตขึ้น จนไปกดเบียดท่อปัสสาวะให้แคบเล็กลง และทำให้เกิดอาการปัสสาวะติดขัดตามมา เราเรียกอาการนี้ว่า “โรคต่อมลูกหมากโต” (Benign Prostate Hyperplasia : BPH)
ลักษณะอาการของโรคต่อมลูกหมากโต
- ปัสสาวะบ่อยกว่าปกติ โดยเฉพาะในตอนกลางคืน
- ต้องปัสสาวะทันที กลั้นปัสสาวะไม่อยู่
- ปัสสาวะนาน ปัสสาวะอ่อน ปัสสาวะติดขัด หรือปัสสาวะเป็นหยดๆ
- รู้สึกปัสสาวะไม่สุด หรือปวดขณะปัสสาวะ
- มีเลือดปนออกมาในปัสสาวะ
- ในบางรายอาจไม่มีอาการแสดงล่วงหน้า แต่มีอาการปัสสาวะไม่ออกเฉียบพลัน หรือปวดปัสสาวะรุนแรงมากเลยก็ได้
สัญญาณที่ต้องตรวจ
สัญญาณของต่อมลูกหมากโต
- ปัสสาวะบ่อยกว่าปกติ โดยเฉพาะในตอนกลางคืน
- ต้องปัสสาวะทันที กลั้นปัสสาวะไม่อยู่
- ปัสสาวะนาน ปัสสาวะอ่อน ปัสสาวะติดขัด หรือปัสสาวะเป็นหยดๆ
- รู้สึกปัสสาวะไม่สุด หรือปวดขณะปัสสาวะ
- มีเลือดปนออกมาในปัสสาวะ
- ในบางรายอาจไม่มีอาการแสดงล่วงหน้า แต่มีอาการปัสสาวะไม่ออกเฉียบพลัน หรือปวดปัสสาวะรุนแรงมากเลยก็ได้
สัญญาณของมะเร็งต่อมลูกหมาก
- ปวดปัสสาวะบ่อยในตอนกลางคืน กลั้นปัสสาวะไม่อยู่ เพราะก้อนมะเร็งโตขึ้นจนไปกดท่อปัสสาวะ ทำให้มีปัสสาวะคั่งค้างอยู่ในกระเพาะปัสสาวะมากขึ้น
- บางคนอาจมีอาการตรงข้าม คือ ปัสสาวะไม่ค่อยออก เพราะก้อนมะเร็งขยายใหญ่ขึ้นจนบีบท่อปัสสาวะทำให้ปัสสาวะไหลผ่านไม่สะดวก
- เวลาเริ่มปัสสาวะจะรู้สึกลำบาก
- ปัสสาววะไม่พุ่ง หรือปัสสาวะราดเท้า
- รู้สึกปัสสาวะไม่สุด หรือปวดขณะปัสสาวะ
- มีเลือดปนออกมาในปัสสาวะ
ตรวจโรคนี้อย่างไรได้บ้าง
- ซักประวัติ สอบถามอาการที่เป็น ระยะเวลาที่มีอาการ
- ตรวจเลือด ตรวจปัสสาวะ
- ตรวจวัดความแรงของสายปัสสาวะ
- ตรวจอัลตราซาวด์
- เอกซเรย์ต่อมลูกหมาก
- ตรวจต่อมลูกหมากทางทวารหนัก (Digital Rectal Examination)
สัญญาณที่ต้องผ่าตัด
เมื่อไหร่ที่ต้องผ่าตัดต่อมลูกหมากโต?
หากคุณรักษาโรคต่อมลูกหมากโตด้วยการรับประทานยาแล้วอาการไม่ดีขึ้น หรือมีอาการเหล่านี้
- ปัสสาวะไม่ออกจนต้องใส่สายสวน
- มีอาการเลือดออกจากท่อปัสสาวะ
- ไตได้รับความเสียหายจากการที่มีปัสสาวะไหลย้อนกลับ
- มีการติดเชื้อที่ทางเดินปัสสาวะบ่อยๆ
- เป็นนิ่วในกระเพาะปัสสาวะ
แพทย์จะแนะนำให้เข้ารับการรักษาต่อมลูกหมากโตด้วยการผ่าตัดขูดต่อมลูกหมากออกด้วยการส่องกล้อง
รู้จักการผ่าตัดนี้
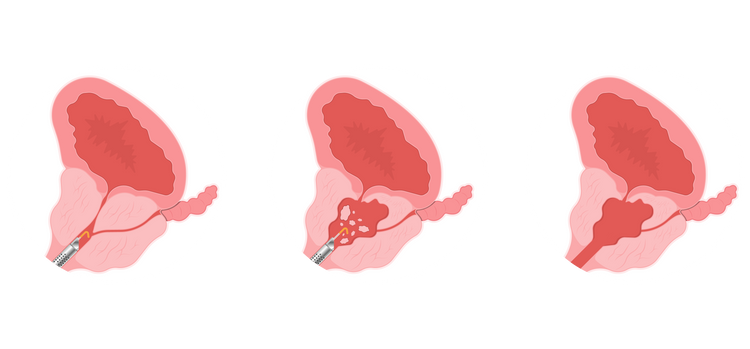
การผ่าตัดต่อมลูกหมากด้วยการส่องกล้อง (Transurethral Resection : TUR) คือ การผ่าตัดต่อมลูกหมากผ่านการสอดท่อที่มีกล้องขนาดเล็ก โดยที่ปลายท่อจะมีเครื่องมือผ่าตัดขนาดเล็กอยู่ เพื่อใช้ตัดเนื้อเยื่อต่อมลูกหมากส่วนเกินที่กดทับปัสสาวะอยู่ออกมา
การผ่าตัดต่อมลูกหมากด้วยการส่องกล้องจะเแบ่งเป็น 2 วิธีหลัก ได้แก่ การผ่าตัดต่อมลูกหมากผ่านทางกล้องส่องกระเพาะปัสสาวะ และการผ่าตัดขูดต่อมลูกหมากโตผ่านกล้องส่องทางท่อปัสสาวะ มีรายละเอียดแตกต่างกันดังนี้
- ผ่าตัดต่อมลูกหมากผ่านทางกล้องส่องกระเพาะปัสสาวะ (Transurethral Resection of the Prostate : TUR-P) เป็นวิธีผ่าตัดมาตรฐาน ใช้กล่องส่องผ่านท่อปัสสาวะ แล้วทำการตัด หรือขูดเนื้อเยื่อต่อมลูกหมากส่วนเกินออกมาด้วยเครื่องมือแบบขดลวดสำหรับตัด และจี้ด้วยไฟฟ้าแบบประจุดเดียวโมโนโพลาร์ เพื่อตัดและหยุดเลือดในคราวเดียวกัน
- ผ่าตัดขูดต่อมลูกหมากโตผ่านกล้องส่องทางท่อปัสสาวะ (Transurethral Resection – Vaporized of the Prostate : TUR-V) ใช้เครื่องตัดและจี้ด้วยระบบไฟฟ้าประจุคู่ไบโพลาร์ ข้อดีคือ สามารถเก็บรักษาเนื้อเยื่อที่อยู่ใต้ส่วนที่ถูกตัดและจี้ด้วยไฟฟ้าไม่ให้ไหม้เกรียมมากเกินไป และมีระบบช่วยระเหิดเนื้อเยื่อไปด้วยคล้ายกับการใช้แสงเลเซอร์แวโพไลเซชัน (Vaporization)
ขั้นตอนการผ่าตัดต่อมลูกหมากด้วยการส่องกล้อง
- วิสัญญีแพทย์ทำการระงับความรู้สึกเฉพาะส่วนล่าง เพื่อทำให้ไม่รู้สึกเจ็บขณะรักษา แต่ผู้เข้ารับการผ่าตัดจะยังรู้สึกตัวอยู่ ช่วยให้แพทย์สามารถวินิจฉัยภาวะแทรกซ้อนในระหว่างผ่าตัดได้อย่างรวดเร็ว
- แพทย์ทำการสอดท่อที่มีกล้องขนาดเล็กเข้าไปทางอวัยวะเพศ ผ่านท่อปัสสาวะ จนกระทั่งไปถึงต่อมลูกหมาก
- แพทย์ทำการตัดเนื้อเยื่อต่อมลูกหมากส่วนเกินออกมาด้วยเส้นลวดไฟฟ้า ที่สามารถตัดและห้ามเลือดได้พร้อมกันในคราวเดียว
- แพทย์ทำความสะอาดบริเวณที่ผ่าตัดให้เรียบร้อย และให้ไปนอนสังเกตอาการประมาณ 1 ชั่วโมง ถ้าไม่มีอาการผิดปกติ ก็สามารถไปนอนพักที่ห้องพักฟื้นต่อได้
หมายเหตุ: การผ่าตัดต่อมลูกหมากด้วยการส่องกล้อง สามารถรักษาได้เฉพาะมะเร็งต่อมลูกหมากในระยะเริ่มต้น และยังไม่มีการแพร่กระจายของเซลล์มะเร็ง
การเตรียมตัวก่อนผ่าตัด
การเตรียมตัวก่อนเข้ารับการผ่าตัดเป็นสิ่งที่สำคัญมาก เพราะจะช่วยลดความเสี่ยงที่อาจเกิดขึ้นจากการผ่าตัด ทำให้การผ่าตัดเป็นไปอย่างปลอดภัยมากขึ้น โดยแพทย์จะแนะนำให้เตรียมตัวดังนี้
- ผู้เข้ารับการผ่าตัดจะตรวจประเมินความเสี่ยงก่อนการผ่าตัดให้เรียบร้อย
- ควรรักษาสุขภาพร่างกายให้แข็งแรง พักผ่อนให้เพียงพอ และรับประทานอาหารที่มีประโยชน์ เพื่อช่วยให้ร่างกายฟื้นฟูได้ดีขึ้น และลดโอกาสในการติดเชื้อหลังผ่าตัด
- งดการสูบบุหรี่อย่างน้อย 3-6 สัปดาห์ก่อนการผ่าตัด เพราะนิโคตินในบุหรี่จะส่งผลกระทบต่อการหายของบาดแผล
- งดการใช้ยาที่ทำให้เลือดแข็งตัวช้าอย่างน้อย 7 วันก่อนการผ่าตัด เพื่อลดการเสียเลือดระหว่างผ่าตัด เช่น ยาแอสไพริน ยาวาร์ฟาริน หรือยาในกลุ่มระงับอาการปวด
- งดการใช้ยาสมุนไพร อาหารเสริม หรือวิตามินบางประเภท ที่ส่งผลต่อการแข็งตัวของเลือด เช่น น้ำมันปลา โอเมก้า 3 น้ำมันอีฟนิ่งพริมโรส หรือโคเอนไซม์คิวเทน เป็นต้น แนะนำให้ปรึกษาแพทย์เพิ่มเติม
- งดรับประทานอาหารและดื่มน้ำก่อนผ่าตัด อย่างน้อย 8 ชั่วโมง เพื่อป้องกันการสำลักน้ำย่อย หรือเศษอาหารจากกระเพาะอาหารเข้าสู่ปอดในระหว่างที่ได้รับยาระงับความรู้สึก
- หลังจากผ่าตัดแล้ว จะต้องนอนพักฟื้นต่อที่โรงพยาบาล 3-5 วัน จึงควรเตรียมเสื้อผ้าและข้าวของเครื่องใช้ที่จำเป็นไปให้เรียบร้อย
การดูแลหลังผ่าตัด
หลังจากที่แพทย์อนุญาตให้กลับไปพักฟื้นต่อที่บ้านได้แล้ว ผู้เข้ารับการผ่าตัดจะต้องปฏิบัติตามคำสั่งแพทย์อย่างเคร่งครัด เพื่อให้ร่างกายสามารถฟื้นฟูได้เร็วขึ้น และป้องกันการเกิดภาวะแทรกซ้อนที่เป็นอันตราย ดังนี้
- รับประทานยาฆ่าเชื้อ ยาแก้อักเสบ และยาแก้ปวดตามที่แพทย์สั่ง
- ในช่วง 1 เดือนแรกหลังผ่าตัด จะต้องหลีกเลี่ยงกิจกรรมที่เพิ่มแรงดันช่องท้อง เช่น การเบ่งถ่าย ยกของหนัก เดินขึ้นลงบันได นั่งรถกระแทก ซ้อนรถ หรือปั่นจักรยาน เพราะจะทำให้มีการฉีกขาดและมีเลือดออกจากบริเวณแผลผ่าตัดได้
- งดการมีเพศสัมพันธ์อย่างน้อย 1 เดือนหลังผ่าตัด
- ดื่มน้ำสะอาดอย่างน้อย 10-12 แก้วต่อวัน และเน้นการรับประทานอาหารที่ช่วยในการขับถ่าย เพื่อป้องกันการเกิดอาการท้องผูก
- ในกรณีที่ปัสสาวะมีสีแดง ให้ดื่มน้ำมากๆ และนอนพัก
- ถ้าอาการไม่ดีขึ้น เช่น มีเลือดออก หรือปัสสาวะไม่ออก มีไข้หนาวสั่น ปวดบริเวณท้องน้อย ปัสสาวะขุ่น ปัสสาวะแสบขัด ให้ไปพบแพทย์ทันที
ผลข้างเคียงที่อาจเกิดขึ้น
การผ่าตัดต่อมลูกหมากด้วยการส่องกล้อง อาจทำให้เกิดผลข้างเคียงได้ ดังนี้
- ความเสี่ยงทั่วไปที่พบได้จากการผ่าตัด เช่น การติดเชื้อ แพ้ยาชา แพ้ยาสลบ อาการชา บวมช้ำ เลือดออก หรือเลือดคลั่ง
- ไม่สามารถกลั้นปัสสาวะได้ และท่อปัสสาวะตีบ
- มีภาวะหย่อนสมรรถภาพทางเพศ น้องชายไม่แข็งตัว หรือมีภาวะมีบุตรยาก
- อสุจิไหลย้อนกลับเข้ากระเพาะปัสสาวะ
- หูรูดกระเพาะปัสสาวะไม่ยืดหยุ่นและแคบลง ทำให้ปัสสาวะลำบาก
นพ.จักรพงศ์ จิรสิริธรรม (ว.49615)
ศัลยแพทย์ทางเดินปัสสาวะ
ข้อมูลอื่นของแพทย์
- แพทยศาสตรบัณฑิ, มหาวิทยาลัยรังสิต
- ศัลยศาสตรยูโรวิทยา คณะแพทยศาสตร์ โรงพยาบาลรามาธิบดี มหาวิทยาลัยมหิดล
- Robotic and Minimally invasive surgery Uro-Oncology Clinical fellowship Yonsei University College of Medicine, Severance Hospital, Seoul, South Korea













 5.0
5.0
















