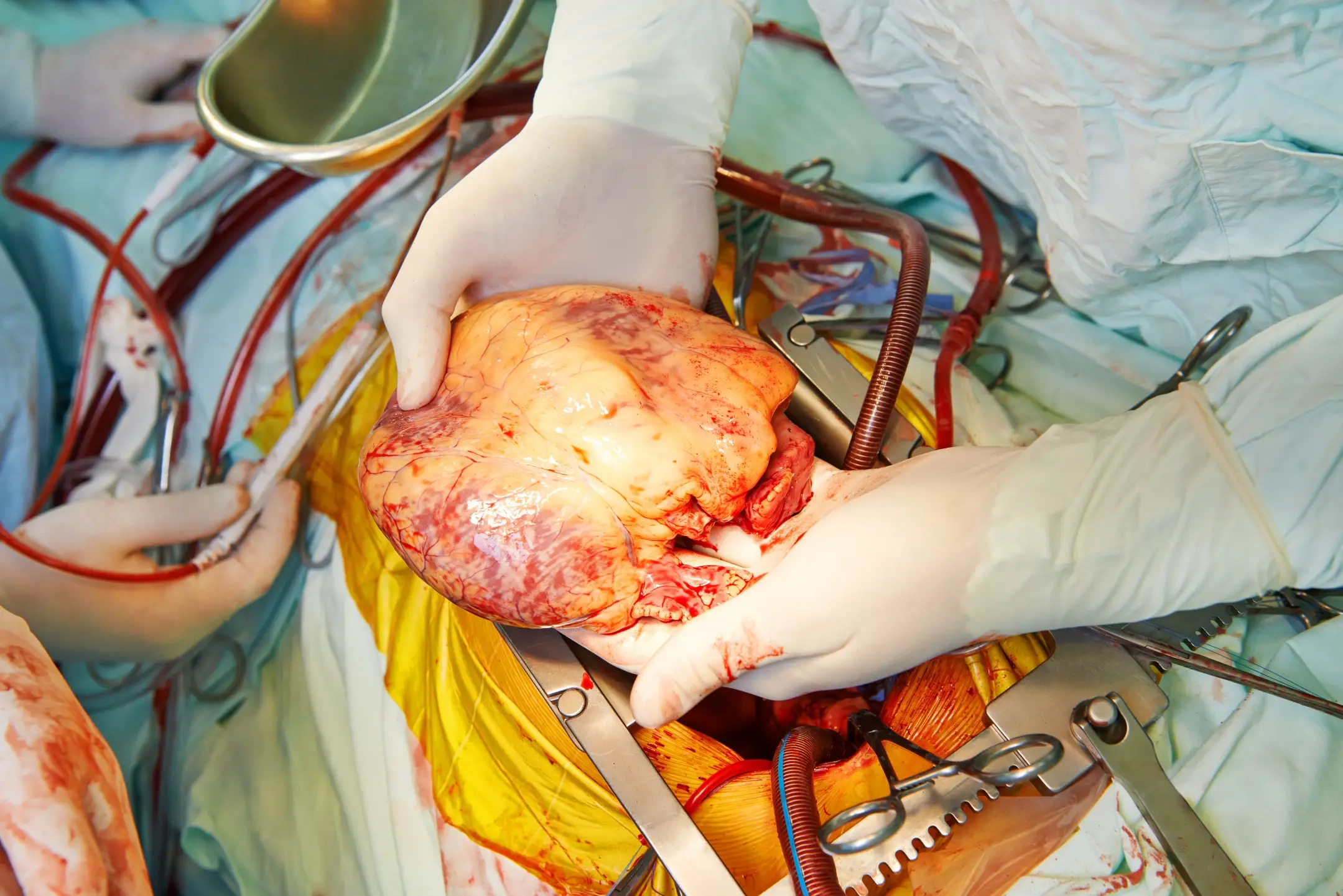
การปลูกถ่ายหัวใจและปอดเป็นหัตถการใหญ่ ใช้รักษาผู้ที่มีภาวะปัญหาที่หัวใจกับปอดระดับรุนแรงถึงชีวิต เช่น โรคหัวใจพิการแต่กำเนิด
การปลูกถ่ายหัวใจและปอดเป็นกระบวนการที่ซับซ้อนและมีความเสี่ยงสูง ภาวะที่เกิดหลังการผ่าตัดมักอันตรายอย่างมาก แพทย์จะตัดสินใจรักษาด้วยวิธีนี้ก็ต่อเมื่อการรักษาอื่นๆ แล้วไม่ประสบผลสำเร็จเท่านั้น
สารบัญ
- การปลูกถ่ายหัวใจและปอดเกิดขึ้นบ่อยแค่ไหน?
- อัตราความสำเร็จของการปลูกถ่ายหัวใจและปอด
- เหตุใดการปลูกถ่ายหัวใจและปอดจึงจำเป็น?
- สาเหตุทั่วไปที่ต้องทำการปลูกถ่ายหัวใจและปอด
- ข้อห้ามในการปลูกถ่ายหัวใจและปอด
- การประเมินการปลูกถ่ายหัวใจและปอด
- สิ่งที่ผู้ป่วยรอปลูกถ่ายหัวใจและปอดต้องแจ้งทีมรักษาทันที
- กระบวนการปลูกถ่ายหัวใจและปอด
- การฟื้นตัวหลังปลูกถ่ายหัวใจและปอด
- กระบวนการฟื้นฟูหลังการปลูกถ่ายหัวใจและปอด
- ยากดภูมิคุ้มกันกับการปฏิเสธอวัยวะ
- สัญญาณที่ร่างกายปฏิเสธหัวใจ
- สัญญาณที่ร่างกายปฏิเสธปอด
- ผลข้างเคียงจากการใช้ยากดภูมิคุ้มกัน
- การป้องกันการติดเชื้อระยะยาว
- Q&A
การปลูกถ่ายหัวใจและปอดเกิดขึ้นบ่อยแค่ไหน?
ปัจจุบันมีผู้เข้ารับการปลูกถ่ายหัวใจและปอดน้อยมาก มีสาเหตุหลัก 2 ข้อ คือ
- หัวใจและปอดได้รับความเสียหายจากการใช้เครื่องช่วยหายใจยื้อชีวิต ระหว่างทำการปลูกถ่ายอวัยวะจนไม่อาจนำมาใช้ปลูกถ่ายได้
- เนื้อเยื่อปอดจะเสื่อมสภาพลงรวดเร็วมากหลังจากนำปอดออกจากร่างกาย การบริจาคปอดและการปลูกถ่ายให้ผู้รับบริจาคจึงต้องดำเนินการภายใน 4-6 ชั่วโมง
อัตราความสำเร็จของการปลูกถ่ายหัวใจและปอด
ปัจจุบันหัตถการปลูกถ่ายอวัยวะมีความก้าวหน้าอย่างมาก มีอัตราความสำเร็จในการปลูกถ่ายสูงขึ้นกว่าแต่ก่อน เนื่องมาจากการใช้ยากดภูมิต้านทานทำให้ร่างกายปฏิเสธอวัยวะใหม่ที่ปลูกถ่ายลดน้อยลง
ข้อมูลเมื่อไม่นานมานี้แสดงให้เห็นอัตราการอยู่รอดของผู้ที่ผ่านการปลูกถ่ายอวัยวะ ดังนี้
- ผู้ที่เข้ารับการปลูกถ่ายหัวใจและปอดที่มีชีวิตต่อไป 1 ปี มี 66%
- ผู้ที่เข้ารับการปลูกถ่ายหัวใจและปอดที่มีชีวิตต่อไป 2 ปี มี 63%
- ผู้ที่เข้ารับการปลูกถ่ายหัวใจและปอดที่มีชีวิตต่อไป 5 ปี มี 47%
- ผู้ที่เข้ารับการปลูกถ่ายหัวใจและปอดที่มีชีวิตต่อไป 10 ปี มี 36%
เหตุใดการปลูกถ่ายหัวใจและปอดจึงจำเป็น?
หัวใจและปอดจะต้องทำงานร่วมกันตลอดเวลา ไม่อาจขาดอวัยวะใดอวัยวะหนึ่งไป ผู้เชี่ยวชาญด้านสุขภาพต่างเรียกความสัมพันธ์ของทั้งสองอวัยวะนี้ว่า “คาร์ดิโอโทรเอสิก (Cardiothoracic)”
การทำงานร่วมกันของหัวใจและปอด มีดังนี้
- หัวใจสูบฉีดเลือดที่เต็มไปด้วยออกซิเจนที่ผ่านการฟอกจากปอดไปเลี้ยงทั่วร่างกาย
- เซลล์ของร่างกายจำเป็นต้องใช้ออกซิเจนเป็นแหล่งพลังงาน
- เลือดที่ขาดออกซิเจนจะไหลกลับเข้าสู่ปอดผ่านหลอดเลือดดำ
- ปอดจะเติมออกซิเจนให้กับเลือดชุดนั้น จากนั้นหัวใจจะเริ่มกระบวนการใหม่อีกครั้ง
ด้วยเหตุนี้หากเกิดปัญหาที่หัวใจ หรือปอด ก็จะส่งผลไปยังระบบต่างๆ ภายในร่างกายจนถึงขั้นเสียชีวิตได้ จึงทำให้ต้องมีการทดแทนอวัยวะทั้งสองหากเกิดกรณีร้ายแรงขึ้น
สาเหตุทั่วไปที่ต้องทำการปลูกถ่ายหัวใจและปอด
มีหลายเหตุผลที่ต้องมีการดำเนินหัตถการปลูกถ่ายหัวใจและปอด เช่น
- โรคหัวใจพิการแต่กำเนิด เป็นสภาวะที่เด็กเกิดมาพร้อมความผิดปกติที่ส่งผลต่อหัวใจ
- ภาวะความดันหลอดเลือดปอดสูง ผู้ป่วยจะมีความดันโลหิตในปอดสูงกว่าปกติ เมื่อเวลาผ่านไป ความดันที่สูงเกินจะสร้างความเสียหายแก่ปอดและทำให้หัวใจอ่อนแอลง
- โรคซิสติกไฟโบรซิส คือ มีมูกข้นเหนียวภายในปอด (มักพบในชาวตะวันตก)
ข้อห้ามในการปลูกถ่ายหัวใจและปอด
ข้อห้ามจะแบ่งออกเป็น 2 ประเภท คือ ข้อห้ามที่แน่นอน (ห้ามรักษาด้วยวิธีนี้เด็ดขาด) และโรค หรือสภาวะที่ไม่ควรใช้ (ขึ้นอยู่กับวิจารณญาณของแพทย์) โดยมีรายละเอียดดังนี้
1. ข้อห้ามที่แน่นอน (ห้ามรักษาด้วยวิธีนี้เด็ดขาด)
- มีอายุตั้งแต่ 65 ปีขึ้นไป และมีปัญหาสุขภาพร้ายแรงอื่นๆ
- มีภาวะเลือดเป็นพิษ
- เป็นมะเร็งชนิดที่ไม่สามารถรักษาให้หายได้
- ติดสุรา หรือยาเสพติด
- ติดบุหรี่
- มีปัญหาทางสุขภาพจิต เช่น โรคจิตเภท ซึ่งทำให้ผู้ป่วยไม่สามารถให้ความร่วมมือกับแพทย์ระหว่างการรักษาพักฟื้นได้
2. โรค หรือสภาวะที่ไม่ควรใช้ (ขึ้นอยู่กับวิจารณญาณของแพทย์)
- ผู้ติดเชื้อเอชไอวี (HIV)
- โรคไวรัสตับอักเสบประเภท B
- โรคไวรัสตับอักเสบประเภท C
- โรคอ้วน
- โรคเบาหวานรุนแรงจนถึงขั้นอวัยวะเสียหาย
- โรคกระดูกพรุนรุนแรง
การประเมินการปลูกถ่ายหัวใจและปอด
1. การประเมินขั้นต้น
หากแพทย์พิจารณาแล้วว่า ผู้ป่วยควรเข้ารับการผ่าตัดปลูกถ่ายปอดและหัวใจ แพทย์จะส่งผู้ป่วยไปพูดคุยกับผู้เชี่ยวชาญก่อนไปตรวจประเมินขั้นต้น
2. การประเมินหลังจากนั้น
หลังการพิจารณาข้อห้ามต่างๆ ผู้ป่วยจะถูกส่งไปยังศูนย์ปลูกถ่ายใกล้เคียงเพื่อรับการประเมินเชิงลึกต่อไป เพื่อสร้างภาพรายละเอียดสถานะทางสุขภาพของคุณและตรวจหาปัญหาที่แอบซ่อนอยู่ซึ่งอาจกระทบกับความเหมาะสมในการเข้ารับการปลูกถ่าย
ระหว่างการประเมิน คุณอาจต้องทำการทดสอบต่อไปนี้
- การตรวจเลือดและปัสสาวะ เพื่อหาการติดเชื้อไวรัส หรือแบคทีเรียต่างๆ และเป็นการประเมินอวัยวะต่างๆ ไปด้วย เช่น ตับ ไต
- การเอกซเรย์ทรวงอก
- การทดสอบการทำงานของปอด เพื่อวัดปริมาณออกซิเจนในเลือด
- การถ่ายภาพรังสีด้วยคอมพิวเตอร์ หรือ CT Scan
- การถ่ายภาพคลื่นสะท้อนแม่เหล็กไฟฟ้า หรือ MRI เพื่อการตรวจสอบอวัยวะภายในบางอย่าง เช่น ปอด
- การฉีดสีเข้าหลอดเลือดหัวใจ ซึ่งเป็นการตรวจเอกซเรย์แบบพิเศษที่ใช้ดูภายในหัวใจ
- การตรวจคลื่นไฟฟ้าหัวใจ (Electrocardiogram: ECG) เพื่อวัดกิจกรรมทางไฟฟ้าของหัวใจ
การประเมินทั้งหมดจะใช้เวลาดำเนินการประมาณ 2-4 วัน หลังจากนั้นการตัดสินใจความเหมาะสมขั้นสุดท้ายจะขึ้นอยู่กับหลักการของศูนย์ และทีมปลูกถ่ายที่ร่วมกันพิจารณาผลการทดสอบอย่างละเอียด
มติการประชุมจะแบ่งออกเป็น 2 กรณี คือ
- ผู้ป่วยไม่เหมาะกับการปลูกถ่ายหัวใจและปอด ทีมแพทย์จะนำเสนอทางเลือกรักษาอื่นๆ ให้
- ผู้ป่วยสามารถปลูกถ่ายหัวใจและปอดได้ จะส่งรายละเอียดของผู้ป่วยจเข้าระบบเพื่อเข้าคิวรอรับการบริจาค (กลุ่มสำรองชื่อ) โดยผู้ป่วยจะได้รับอุปกรณ์สื่อสารที่สามารถติดต่อได้ตลอดเวลา
สิ่งที่ผู้ป่วยรอปลูกถ่ายหัวใจและปอดต้องแจ้งทีมรักษาทันที
- มีการเปลี่ยนแปลงข้อมูลส่วนตัว เช่น มีการเปลี่ยนที่อยู่ หรือวันเวลาลาพักร้อน
- รู้สึกไม่สบาย หรือมีการเปลี่ยนแปลงอาการจากภาวะปกติ
- ต้องเข้ารักษาตัวในโรงพยาบาล
- เปลี่ยนการใช้ยา
หากผู้ป่วยมีข้อสงสัย หรือคำถามเพิ่มเติม สามารถติดต่อขอความช่วยเหลือ หรือขอคำแนะนำต่างๆ จากทางศูนย์ปลูกถ่ายได้ทันที
กระบวนการปลูกถ่ายหัวใจและปอด
- เมื่อมีผู้บริจาคหัวใจและปอดเข้ามา ทีมปลูกถ่ายจะติดต่อและจัดเตรียมบริการขนส่งให้ผู้ป่วยเข้ามาที่ศูนย์เร็วที่สุดเท่าที่จะทำได้
- เมื่อผู้ป่วยไปถึงห้องผ่าตัดจะได้รับการฉีดยาสลบ
- ทีมแพทย์จะติดตั้งเครื่องหัวใจและปอดเทียมกับร่างกายของผู้ป่วย โดยเครื่องนี้จะมีท่อที่ใช้สอดเข้าหลอดเลือดเพื่อทำการสูบฉีดเลือดที่อุดมไปด้วยออกซิเจนไปเลี้ยงร่างกายแทนปอดและหัวใจจริง
- แพทย์จะเริ่มปลูกถ่ายหัวใจและปอดให้กับผู้ป่วย (ใช้เวลา 4-6 ชั่วโมง)
- หลังจากผ่าตัด จะส่งตัวผู้ป่วยไปห้องฉุกเฉิน เพื่อเฝ้าสังเกตการณ์กระบวนการฟื้นตัวอย่างใกล้ชิด
การฟื้นตัวหลังปลูกถ่ายหัวใจและปอด
หลังการปลูกถ่ายหัวใจและปอด ผู้ป่วยจะต้องพักฟื้นในห้อง ICU นานหลายวัน เพราะ
- อวัยวะใหม่ยังคงอ่อนไหวต่อการติดเชื้ออย่างมาก ผู้ป่วยจึงต้องอยู่ในสภาพแวดล้อมที่ปลอดเชื้อจริงๆ
- มีความเสี่ยงที่ร่างกายจะปฏิเสธหัวใจและปอดใหม่ ผู้ป่วยต้องเข้ารับการรักษาเร่งด่วนทันทีที่มีสัญญาณดังกล่าว
- ผู้ป่วยจะต้องได้รับการป้อนอาหารและการหายใจผ่านเครื่องช่วยไปตลอดจนกว่าจะฟื้นตัว
- ผู้ป่วยต้องได้รับยาบรรเทาอาการปวดทั้งก่อนและหลังการฟื้นตัว
- แพทย์จะส่งตัวผู้ป่วยไปยังห้องผู้ป่วยทั่วไปหลังจากผ่าตัดแล้ว 3-4 วัน โดยที่จะมีทีมแพทย์คอยดูแลอยู่ตลอดเวลา
- ผู้ป่วยส่วนมากจะรู้สึกดีขึ้นจนสามารถออกจากโรงพยาบาลได้ภายใน 3 สัปดาห์หลังการผ่าตัด
กระบวนการฟื้นฟูหลังการปลูกถ่ายหัวใจและปอด
การฟื้นตัวหลังการปลูกถ่ายจะใช้เวลานานมาก ผู้ป่วยจะถูกส่งไปพบทั้งนักกายภาพบำบัด หรือนักเวชกรรมฟื้นฟู เพื่อเข้ารับการออกกำลังกายเพื่อเสริมความแข็งแรงให้หัวใจและปอดใหม่ เรียกกระบวนการนี้ว่า “โปรแกรมฟื้นฟูสมรรถนะหัวใจ”
หลังจากที่ร่างกายได้รับการฟื้นสภาพโดยสมบูรณ์แล้ว ผู้ป่วยจะต้องเข้าตรวจสุขภาพเป็นประจำในระยะยาว ขึ้นอยู่กับสภาวะของแต่ละคน โดยจะมีเวลานัดติดตามตั้งแต่ 1 ครั้งทุกๆ 3 เดือน ไปจนถึงปีละ 1 ครั้ง
ยากดภูมิคุ้มกันกับการปฏิเสธอวัยวะ
หลังการผ่าตัดปลูกถ่ายหัวใจและปอด ความเสี่ยงที่น่ากลัวที่สุดคือ ระบบภูมิคุ้มกันของผู้ป่วยเอง
ร่างกายจะมองว่า หัวใจและปอดที่ปลูกถ่ายมาใหม่เป็นสิ่งแปลกปลอม และเริ่มเข้าโจมตีตามกลไกที่เรียกว่า “การปฏิเสธอวัยวะ”
การปฏิเสธอวัยวะมีอยู่ 2 ประเภทคือ
- การปฏิเสธแบบเฉียบพลัน เกิดอย่างรวดเร็วหลังการผ่าตัด
- การปฏิเสธแบบเรื้อรัง เกิดขึ้นหลังจากผ่านการผ่าตัดไปแล้วหลายเดือน หรือหลายปี
ดังนั้นเพื่อป้องกันไม่ให้เกิดเหตุการณ์นี้ขึ้น แพทย์จะใช้ยากดภูมิคุ้มกันที่มีฤทธิ์ขัดขวางกิจกรรมของเซลล์เม็ดเลือดขาวไว้ เนื่องจากเซลล์เม็ดเลือดขาวมีหน้าที่กำจัดเซลล์แปลกปลอม เช่น เชื้อไวรัส หรือแบคทีเรีย
ในกรณีนี้สิ่งแปลกปลอมก็คือ เนื้อเยื่อของอวัยวะใหม่อย่างหัวใจและปอดนั่นเอง
ผู้ป่วยที่ได้รับการปลูกถ่ายส่วนมากจะต้องได้รับยากดภูมิคุ้มกัน 3 ชนิดไปตลอดชีวิต แต่หากผู้ป่วยมีการตอบสนองต่อการรักษาดี แพทย์จะลดปริมาณของยากดภูมิคุ้มลงเรื่อยๆ ตามระยะเวลา
สัญญาณที่ร่างกายปฏิเสธหัวใจ
- เหนื่อยล้า
- น้ำหนักขึ้น
- แขนและขาบวม
- มีไข้สูง (มากกว่า 38 องศาเซลเซียส)
สัญญาณที่ร่างกายปฏิเสธปอด
- ไอ
- หายใจสั้น
- หายใจลำบาก
- มีไข้สูง (มากกว่า 38 องศาเซลเซียส)
หากผู้ป่วยประสบกับอาการเหล่านี้ ต้องติดต่อทีมรักษา หรือทีมปลูกถ่ายอวัยวะทันที ทั้งนี้การปฏิเสธอวัยวะมักแก้ไขได้ด้วยการเพิ่มปริมาณยากดภูมิคุ้มกันขึ้นจากเดิม
ผลข้างเคียงจากการใช้ยากดภูมิคุ้มกัน
ยากดภูมิคุ้มกันเป็นยาที่มีฤทธิ์แรง และมีผลข้างเคียงหลายอย่าง เช่น
- ทำให้ร่างกายง่ายต่อการติดเชื้อแบคทีเรีย เชื้อรา และเชื้อไวรัส
- ทำให้กระดูกอ่อนแอ (โรคกระดูกพรุน)
- กล้ามเนื้ออ่อนแรง
- คลื่นไส้
- อาเจียน
- เป็นแผลในกระเพาะ
- นอนไม่หลับ
- น้ำหนักขึ้น
- อารมณ์แปรปรวน
- มือสั่น
- สิวขึ้น
แม้ว่าผู้ป่วยจะประสบกับผลข้างเคียงเหล่านี้ก็ไม่ควรหยุด หรือลดยาที่แพทย์กำหนดไว้โดยพลการ เพราะหากฝ่าฝืนอาจทำให้ร่างกายของผู้ป่วยปฏิเสธอวัยวะใหม่ได้
การป้องกันการติดเชื้อระยะยาว
หลังการปลูกถ่ายหัวใจและปอด แพทย์จะจ่ายยากดภูมิต้านทานแก่ผู้ป่วย ซึ่งผู้ป่วยต้องทานยาตัวนี้ไปตลอดชีวิต หมายความว่า ผู้ป่วยจะมีโอกาสติดเชื้อได้ง่ายกว่าคนทั่วไป
ด้วยเหตุนี้ ผู้ป่วยควรระมัดระวังการใช้ชีวิตให้มากกว่าเดิม โดยสามารถปฏิบัติตัวตามนี้
- หลีกเลี่ยงการอยู่ในที่แออัด หากไม่สามารถเลี่ยงได้ ควรสวมหน้ากากปิดใบหน้าเอาไว้ โดยเฉพาะช่วงหนึ่งปีแรกหลังการผ่าตัดปลูกถ่าย
- หลีกเลี่ยงการสัมผัสกับผู้อื่นที่มีการติดเชื้ออยู่
- หลีกเลี่ยงทุกๆ สิ่งที่สามารถสร้างความเสียหายแก่ปอดของคุณได้ เช่น ควัน สเปรย์เคมี น้ำหอมเคมีภัณฑ์ต่างๆ
- ทำให้ที่อยู่อาศัยสะอาดอยู่ตลอดเวลา เพื่อป้องกันการแพร่กระจายของเชื้อโรค
Q&A
คำถาม: อาการของการติดเชื้อที่ปอดมีอะไรบ้าง และมีวิธีรักษาอย่างไร?
คำตอบ: อาการของการติดเชื้อที่ปอดมีดังนี้
- หายใจลำบาก
- ไอมีเสมหะสีเขียว เหลือง น้ำตาล หรือปนเลือด
- หัวใจเต้นเร็ว
- มีไข้สูง (มากกว่า 38 องศาเซลเซียส)
- รู้สึกไม่สบายตัว
- เหงื่อออกและหนาวสั่น
- ไม่อยากอาหาร
- เจ็บที่หน้าอก
หากผู้ป่วยคาดว่า ปอดติดเชื้อ ให้รีบติดต่อทีมรักษาในทันที โดยอาการเหล่านี้สามารถรักษาได้ด้วยยาปฏิชีวนะทั่วไป
คำถาม: ลักษณะอาการของการติดเชื้อราเป็นอย่างไร?
คำตอบ: อาการของการติดเชื้อราจะขึ้นอยู่กับตำแหน่งของร่างกายที่ติดเชื้อ อาการจะมีความใกล้เคียงกัน เช่น ผิวหนังแดงและเป็นเกล็ด คัน กรณีการติดเชื้อราที่ช่องคลอด จะมีของเสียขาวข้นออกจากช่องคลอด
หากเป็นการติดเชื้อราที่รุนแรงมักจะเกิดขึ้นภายในร่างกาย เช่น ปอด กระแสเลือด อาการของการติดเชื้อราในร่างกาย เช่น หายใจสั้น วิงเวียนศีรษะ เจ็บหน้าอก พฤติกรรมเปลี่ยนไป เช่น สับสน หรือหลงสถานที่
หากผู้ป่วยคาดว่า ตนเองติดเชื้อราภายในร่างกาย ให้รีบติดต่อทีมรักษาทันที โดยการติดเชื้อราที่ไม่ใช่ภายในร่างกายสามารถรักษาได้ด้วยครีมและยาทานต้านเชื้อรา
ส่วนการติดเชื้อราในร่างกายรักษาด้วยการฉีดยา หรือการให้ยาต้านเชื้อราแทน
คำถาม: การติดเชื้อ CMV คืออะไร และมักเกิดขึ้นในช่วงไหนหลังการปลูกถ่าย?
คำตอบ: เชื้อไวรัส CMV (Cytomegalovirus) เป็นไวรัสในกลุ่มเริมที่พบได้มากที่สุด คนส่วนมากมักติดเชื้อไวรัสนี้ในช่วงเดือนที่สองหลังการปลูกถ่าย โดยมีอาการดังนี้
- มีไข้สูง (มากกว่า 38 องศาเซลเซียส)
- หายใจสั้น
- มีแผลในช่องปากขนาดใหญ่ และรู้สึกเจ็บมาก
- มีปัญหาด้านการมองเห็น เช่น มีจุดดำปรากฏขึ้น มองเห็นภาพไม่ชัด หรือมองเห็นเงา หรือจุดลอยอยู่
หากผู้ป่วยคาดว่า ตนเองติดเชื้อไวรัส CMV ให้รีบติดต่อทีมแพทย์ผู้รักษาของทีมปลูกถ่ายในทันที โดยส่วนมากการจะรักษาได้ด้วยยาต้านไวรัส
แต่เพื่อป้องกันไว้ก่อน แพทย์มักจะให้ยาต้านไวรัสแก่ผู้ป่วยตั้งแต่หลังการปลูกถ่าย ซึ่งจะต้องกินติดต่อกันหลายเดือน
คำถาม: สามารถมองหาความช่วยเหลือได้จากที่ใด?
คำตอบ: การที่ผู้ป่วยทราบว่า ตนเอง หรือสมาชิกในครอบครัวต้องเฝ้ารอผู้บริจาคอวัยวะที่มีความเหมาะสม ต้องเข้ารับการปลูกถ่ายอวัยวะ หรือกำลังฟื้นตัวจากการปลูกถ่ายอวัยวะอยู่นั้น อาจเป็นเรื่องที่ส่งผลต่ออารมณ์และการใช้ชีวิตอย่างมาก
หากผู้ป่วยรู้สึกกังวล หรือต้องการระบายความรู้สึกนี้ สามารถเข้ามาปรึกษาแพทย์ผู้ดูแลได้ โดยแพทย์สามารถส่งผู้ป่วยไปยังผู้เชี่ยวชาญด้านการให้คำปรึกษาโดยเฉพาะ
การปลูกถ่ายหัวใจและปอดแม้จะเป็นการผ่าตัดใหญ่ที่มีความซับซ้อน มีเงื่อนไข และข้อพิจารณาประกอบมากมายที่ต้องทำความเข้าใจ แต่ก็ช่วยให้ผู้ป่วยจำนวนไม่น้อยสามารถกลับมามาคุณภาพชีวิตที่ดีได้
ตรวจสอบความถูกต้องโดย นพ. พิสุทธิ์ พงษ์ชัยกุล