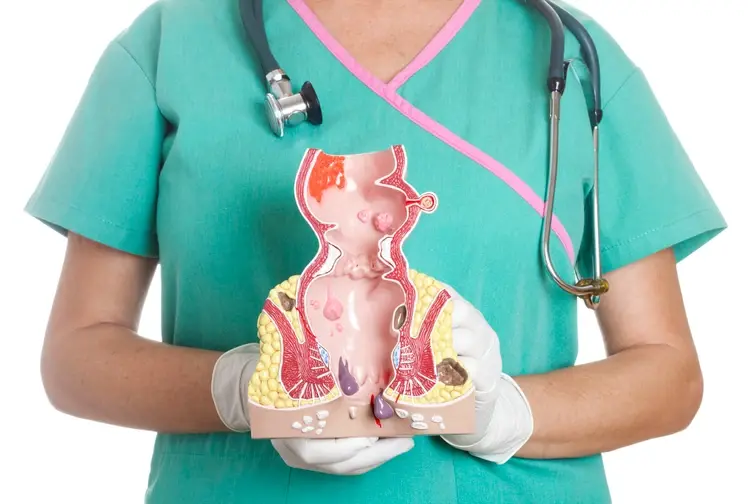
มะเร็งปากมดลูก เป็นมะเร็งที่พบมากที่สุดในเพศหญิง พบได้ในสตรีตั้งแต่วัยสาวถึงวัยชรา และพบมากในช่วงอายุ 30-50 ปี ในแต่ละปีผู้หญิงทั่วโลกป่วยด้วยโรคมะเร็งปากมดลูกเพิ่มขึ้นปีละ 466,000 คน เสียชีวิตปีละ 231,000 คน ซึ่งประมาณร้อยละ 80 ของผู้ป่วยมะเร็งปากมดลูกอยู่ในประเทศกำลังพัฒนา
สำหรับประเทศไทย โรคมะเร็งเป็นสาเหตุการเสียชีวิตของคนไทยเป็นอันดับหนึ่ง และมะเร็งที่เป็นสาเหตุของการเสียชีวิตมากที่สุด คือ มะเร็งปากมดลูก จากรายงานของสำนักงานวิจัยมะเร็งนานาชาติพบว่า ในปี พ.ศ. 2544 ประเทศไทยมีผู้ป่วยมะเร็งปากมดลูกรายใหม่ปีละ 6,192 ราย เสียชีวิต 3,166 ราย หรือประมาณ 50% ถ้าคำนวณแล้วจะมีผู้หญิงไทยที่เสียชีวิตจากโรคมะเร็งปากมดลูกวันละเกือบ 9 ราย มะเร็งปากมดลูกพบมากที่สุดในภาคเหนือของประเทศไทย ซึ่งมะเร็งปากมดลูกสามารถป้องกันได้ และสามารถตรวจคัดกรองหาความผิดปกติได้ก่อน
สารบัญ
- พยาธิสรีรภาพ
- ผู้ที่มีภาวะเสี่ยงต่อการเป็นมะเร็งปากมดลูก
- สัญญาณเตือนภัยมะเร็งปากมดลูก
- อาการของผู้ป่วยมะเร็งปากมดลูก
- การวินิจฉัยโรคมะเร็งปากมดลูก
- การรักษาโรคมะเร็งปากมดลูก
- 6 สิ่งที่ผู้หญิงมักทำผิดพลาดเป็นประจำในการตรวจคัดกรองมะเร็งปากมดลูก
- 1. ไม่ได้รับการตรวจคัดกรองสม่ำเสมอ
- 2. การมีเพศสัมพันธ์ การสวนล้าง หรือการใช้ยาเหน็บช่องคลอด
- 3. การนัดตรวจในช่วงเวลาที่ไม่เหมาะสมของรอบเดือน
- 4. ไม่รู้ว่าจะได้รับผลตรวจอย่างไร
- 5. เพิกเฉย ไม่บอกแพทย์ว่าเคยมีผลตรวจคัดกรองมะเร็งปากมดลูกที่ผิดปกติก่อนหน้านี้
- 6. ไม่ทำตามคำแนะนำของแพทย์หลังจากทราบว่าผลการตรวจผิดปกติ
พยาธิสรีรภาพ
โรคมะเร็งปากมดลูกจะเริ่มต้นจากมะเร็งชนิดไม่ลุกลาม (Noninvasive) ซึ่งอาจเป็นนานถึง 20 ปีแล้วจึงลุกลาม โดยเซลล์จะมีนิวเคลียสขนาดใหญ่ขึ้น รูปร่างผิดปกติ ติดสีมากขึ้น และมีนิวเคลียสหลายอัน มีการเพิ่มจำนวนเซลล์ที่ผิดปกติและไม่สมบูรณ์ (Dysplasia) โดยแบ่งเป็น 3 เกรด คือ
- เกรด 1 (Grade 1) เซลล์ผิดปกติเพียงเล็กน้อย (Mild dysplasis)
- เกรด 2 (Grade 2) เซลล์ผิดปกติปานกลาง (Moderate dysplasis)
- เกรด 3 (Grade 3) เซลล์ผิดปกติมาก (Severe dysplasis)
หากมีจำนวนเซลล์ผิดปกติมากจนทำให้การเรียงตัวของเซลล์ผิดปกติและเยื่อบุทั้งหมดผิดปกติกลายเป็นเซลล์มะเร็ง (Carcinoma in situ) หากเซลล์มะเร็งมีความผิดปกติเกินชั้นฐานของเยื่อบุเข้าไปในชั้นเนื้อเยื่อเกี่ยวพัน (Invasive cervical cancer) เซลล์มะเร็งปากมดลูกส่วนใหญ่เป็นชนิด Epidermoid ซึ่งพัฒนามาจาก Squamous cell ส่วนน้อยเป็น Adenocarcinoma จะใช้เวลานานถึง 10 ปีโดยยังไม่ปรากฏอาการ
เมื่อมีการลุกลามจะเป็นเซลล์ชนิด Adenocarcinoma มักจะลุกลามไปยังผนังช่องคลอดที่อยู่ใกล้เคียง และแพร่กระจายเข้าสู่เลือดไปยังปอด ช่องทรวงอก ตับ และกระดูก หรือผ่านระบบน้ำเหลืองโดยเฉพาะหลอดน้ำเหลืองด้านข้างเข้าสู่เอ็นยึดมดลูก (Parametrium) ไปยังผนังอุ้งเชิงกราน
ส่วนด้านหน้าและด้านหลังจะลุกลามไปยังกระเพาะปัสสาวะ ทวารหนัก และต่อมน้ำเหลืองในอุ้งเชิงกราน มีผลให้ต่อมน้ำเหลืองโต การไหลเวียนเลือดผิดปกติ ขาบวม ท่อปัสสาวะอุดตัน ไตบวมน้ำ
ผู้ที่มีภาวะเสี่ยงต่อการเป็นมะเร็งปากมดลูก
- สตรีที่มีเพศสัมพันธ์ตั้งแต่อายุน้อย (ต่ำกว่า 18 ปี)
- มีคู่นอนหลายคน สำส่อนทางเพศ
- มีประวัติเป็นโรคติดเชื้อทางเพศสัมพันธ์
- มีโรคเรื้อรังหรือโรคที่ทำให้ภูมิต้านทานต่ำ เช่น โรคเอดส์
- เคยมีความผิดปกติของปากมดลูก จากการตรวจภายในและทำ Pap smear ซึ่งเป็นวิธีค้นหาความผิดปกติที่เซลล์เยื่อบุปากมดลูก
สัญญาณเตือนภัยมะเร็งปากมดลูก
- ในระยะเริ่มแรกอาจไม่มีอาการเลย หรืออาจมีเลือดออกจากช่องคลอดเวลามีเพศสัมพันธ์
- ประจำเดือนมาผิดปกติ
- ตกขาว มีกลิ่น ปริมาณมาก สีผิดปกติ หรืออาจปนเลือด
อาการของผู้ป่วยมะเร็งปากมดลูก
อาการจะเป็นมากหรือน้อยขึ้นอยู่กับระยะของมะเร็ง ในระยะแรกอาจตรวจพบจากการคัดกรอง หรือการตรวจด้วยกล้องขยายร่วมกับการตัดชิ้นเนื้อออกมาตรวจทางพยาธิวิทยา
อาการที่พบของมะเร็งปากมดลูก คือ มีตกขาวจำนวนมากผิดปกติ ลักษณะเป็นหนอง กลิ่นเหม็น หรือมีลักษณะคล้ายน้ำไหลออกมาจากช่องคลอด เลือดออกกะปริดกะปรอย เลือดออกหลังร่วมเพศ หรือเลือดออกในขณะที่ไม่ใช่รอบเดือน
แต่อาการเหล่านี้ไม่ใช่อาการของโรคมะเร็งปากมดลูกเสมอไป เพราะอาจจะเป็นอาการของโรคทางระบบอวัยวะสืบพันธุ์อื่นๆ ได้ด้วย ซึ่งอย่างไรก็ตาม ควรไปพบแพทย์เพื่อรับการตรวจวินิจฉัย
4 ระยะของมะเร็งปากมดลูก
การกำหนดระยะของมะเร็งต้องประเมินการลุกล้ำของเซลล์มะเร็งเพื่อหาวิธีรักษาที่ดีที่สุดสำหรับคุณ กระบวนการนี้จะใช้ดูว่า ขนาดก้อนมะเร็งเป็นเท่าไร มะเร็งกระจายทั้งเข้าภายในและรอบๆ ปากมดลูกมากแค่ไหน มะเร็งกระจายไปยังต่อมน้ำเหลืองหรืออวัยวะอื่นหรือไม่ มะเร็งปากมดลูกแบ่งออกเป็น 4 ระยะหลัก (หลังระยะที่ 0) ซึ่งแต่ละระยะก็สามารถแบ่งย่อย ๆ เพื่อช่วยระบุการกระจายของเซลล์มะเร็ง
- ระยะที่ 0: หรือระยะมะเร็งเบื้องต้น เป็นระยะแรก ๆ ที่เซลล์มะเร็งยังคงอยู่แค่บนผิวปากมดลูก
- ระยะที่ 1: มะเร็งกระจายอยู่ภายในปากมดลูกเท่านั้น
- ระยะที่ 2: มะเร็งกระจายไปไกลกว่าปากมดลูกและมดลูก แต่ยังไม่กระจายไปยังกระดูกเชิงกรานหรืออวัยวะไกล ๆ
- ระยะที่ 3: มะเร็งกระจายไปยังช่องคลอดหรือผนังเชิงกรานส่วนล่าง โดยอาจไปกดท่อไตที่ลำเลียงปัสสาวะจากไตไปสู่กระเพาะปัสสาวะ แต่ไม่กระจายไปยังต่อมน้ำเหลืองหรืออวัยวะไกล ๆ
- ระยะที่ 4: มะเร็งกระจายไปยังอวัยวะใกล้เคียงหรือส่วนอื่น ๆ ของร่างกาย
การวินิจฉัยโรคมะเร็งปากมดลูก
มีประวัติเลือดออกหรือสิ่งขับหลั่งผิดปกติทางช่องคลอดหรือตั้งครรภ์บ่อย จากการตรวจทางทวารหนักและตรวจภายในจะพบความผิดปกติ อาจคลำพบต่อมน้ำเหลืองบริเวณขาหนีบและไหปลาร้าจะโตขึ้น ตรวจเลือดหาปริมาณเม็ดเลือด (CBC) อาจพบ Hct ต่ำ ตรวจปัสสาวะอาจมีเลือดปน ทำ Pap smear พบความผิดปกติของเซลล์ปากมดลูก ตรวจด้วยกล้อง (Colposcopy) ส่องปากมดลูกและหากพบสิ่งผิดปกติจะตัดชิ้นเนื้อมาตรวจ (Biopsy) ส่องกล้องที่กระเพาะปัสสาวะและทวารหนัก (Cystoscopy และ Rectosigmoidoscopy) เพื่อดูการลุกลาม ถ่ายภาพรังสีปอด (Chest X-ray, Intravenous pyelogram (IVP), Barium enema, Computed tomography (CT)
การทำแปปสเมียร์สำหรับโรคมะเร็งปากมดลูก
American Cancer Society กล่าวว่าวิธีการป้องกันโรคมะเร็งปากมดลูกที่ดีที่สุดคือการตรวจอย่างสม่ำเสมอ แป๊ปสเมียร์เป็นการทดสอบอย่างง่าย รวดเร็วและไม่เจ็บที่นรีแพทย์หรือแพทย์ผู้ให้การดูแลเบื้องต้นสามารถทำให้ได้ในห้องตรวจ การทดสอบนี้จะช่วยแยกแยะการเปลี่ยนแปลงของเซลล์ก่อนที่จะกลายเป็นมะเร็ง แพทย์มักแนะนำให้เริ่มทำแป๊ปสเมียร์ตั้งแต่อายุ 21 ปี ในขณะที่ผู้เชี่ยวชาญจาก Mayo Clinic แนะนำให้ผู้หญิงที่มีอายุระหว่าง 21 ถึง 65 ปีมารับการทดสอบทุก ๆ 3 ปี ผู้หญิงอายุ 30 ปีขึ้นไปอาจรับการทดสอบทุก ๆ 5 ปีได้ หากผลแป๊ปสเมียร์และผลจากการทดสอบไวรัส HPV (human papilloma virus) ซึ่งเป็นโรคติดเชื้อทางเพศสัมพันธ์ทั่วไปที่ทำให้เกิดมะเร็งปากมดลูกได้
หากคุณมีปัจจัยเสี่ยงต่อไปนี้ แพทย์ของคุณอาจแนะนำให้รับการทดสอบบ่อยขึ้น
- เคยได้รับการวินิจฉัยว่าเป็นโรคมะเร็งปากมดลูก
- ผลแป๊ปสเมียร์เห็นการเปลี่ยนแปลงของเซลล์ก่อนกลายเป็นมะเร็ง
- ได้รับยา dethylstilbestrol (DES) ก่อนกำเนิด
- มีเชื้อ HIV
- มีระบบภูมิคุ้มกันต่ำจากการปลูกถ่ายอวัยวะ การทำเคมีบำบัด หรือการใช้สเตียรอยด์เป็นเวลานาน
ขั้นตอนการทำแป๊ปสเมียร์มีดังนี้
แพทย์จะขอให้คุณถอดเสื้อผ้าและสวมเสื้อคลุมของทางโรงพยาบาลแทน คุณจะต้องนอนบนโต๊ะตรวจโดยชันเข่าขึ้นมา แพทย์จะค่อย ๆ สอดเครื่องมือที่เรียกว่า speculum เข้าไปทางช่องคลอด โดยเครื่องมือนี้จะช่วยขยายช่องคลอดให้เปิดค้างไว้เพื่อให้แพทย์มองเห็นปากมดลูกได้ดี คุณอาจรู้สึกถึงแรงกดดันตอนใส่เครื่องมือนี้ แพทย์จะเก็บตัวอย่างเซลล์ปากมดลูกโดยใช้แปรงนุ่มหรืออุปกรณ์อื่น ขั้นตอนนี้จะเกิดขึ้นอย่างรวดเร็วและไม่เจ็บปวด แพทย์จะบรรจุตัวอย่างในภาชนะพิเศษแล้วส่งต่อให้ห้องปฏิบัติการทดสอบ และจะบอกให้คุณมาฟังผลเมื่อไร
ผลแป๊ปสเมียร์เป็นบวก หมายถึง สามารถตรวจพบเซลล์ผิดปกติ ผลบวกที่ออกมาอาจแตกต่างกันได้ และผลที่เป็นบวกก็ไม่จำเป็นว่าคุณจะเป็นมะเร็งปากมดลูก
ผลแป๊ปสเมียร์เป็นบวกและวิธีการต่าง ๆ ที่แพทย์แนะนำมีดังนี้
Atypical squamous cells of undetermined significance (ASCUS): squamous cells ที่ผิวปากมดลูกมีความผิดปกติเล็กน้อยแต่ไม่ถึงกับเป็นรอยโรคก่อนกลายเป็นมะเร็ง แพทย์มักส่งตัวอย่างเซลล์อีกครั้งเพื่อหา HPV ผู้เชี่ยวชาญจาก Mayo Clinic กล่าวว่าหากคุณมี HPV แพทย์ก็จะส่งตรวจเพิ่มเติม แต่หากไม่มีก็ไม่ต้องกังวล
Squamous intraepithelial lesion: อาจตรวจพบเซลล์ผิดปกติก่อนกลายเป็นมะเร็ง ถ้าผลที่ได้เกรดต่ำ หมายถึง เซลล์จะต้องใช้เวลาเป็นปีในการเปลี่ยนเป็นมะเร็ง แพทย์อาจแนะนำให้ทำแป๊ปสเมียร์บ่อยครั้งขึ้น แต่หากผลที่ได้เกรดสูง เป็นสัญญาณของโอกาสการกลายเป็นมะเร็งเร็วขึ้น และอาจต้องส่งตรวจเพิ่มเติม
Squamous cell cancer หรือ adenocarcinoma cells: เซลล์ผิดปกติอาจกลายเป็นมะเร็ง แพทย์ของคุณอาจใช้เครื่องมือพิเศษที่เรียกว่า coloscope เพื่อตรวจสอบปากมดลูกและช่องคลอดได้แม่นยำขึ้น กระบวนการนี้เรียกว่า colposcopy และอาจเก็บตัวอย่างเนื้อเยื่อที่เรียกว่า biopsy มาจากเนื้อเยื่อที่ผิดปกติและส่งต่อไปวิเคราะห์ที่ห้องปฏิบัติการ
การทดสอบหา DNA ของ HPV
แปปสเมียร์อาจทำควบคู่ไปกับการทดสอบหา DNA ของ HPV ที่จะใช้หาสายพันธุ์ที่ทำให้เกิดมะเร็งปากมดลูกมากที่สุด การทดสอบนี้อาจทำเมื่อผลของแป๊ปสเมียร์ออกมาว่าผิดปกติและแพทย์ตัดสินใจส่งตรวจเพิ่มเติม
การรักษาโรคมะเร็งปากมดลูก
รักษาโดยการผ่าตัดมดลูกออกทั้งหมด (Simple total hysterectomy) ถ้าไม่ต้องการมีบุตร หากต้องการมีบุตรและสามารถรับการตรวจได้เป็นระยะๆ ให้ใช้วิธีตัดให้เหลือแต่เนื้อดี (Cervical conization) และอาจตามด้วย Lazer vaporization หรือ Cryocautery หรือ Extensive thermal cautery
หากผู้ป่วยตั้งครรภ์ตรวจพบเซลล์มะเร็งควรผ่าเอาเด็กออกทางหน้าท้อง หากมีบุตรพอแล้วให้ทำ Cesarean hysterectomy แต่ถ้ายังมีบุตรไม่พอให้รอ 6 เดือนหลังคลอด แล้วทำ Conization ส่วนในระยะลุกลามรักษาด้วยรังสีรักษา ผ่าตัด และเคมีบำบัด
6 สิ่งที่ผู้หญิงมักทำผิดพลาดเป็นประจำในการตรวจคัดกรองมะเร็งปากมดลูก
สิ่งที่คุณต้องทำก่อน ระหว่าง และหลังจากตรวจคัดกรองมะเร็งปากมดลูกแล้ว
การตรวจคัดกรองมะเร็งปากมดลูก (pap smear) เป็นการตรวจหาเซลล์ที่กำลังจะกลายเป็นมะเร็ง หรือเซลล์มะเร็งที่ปากมดลูก (ปากทางเข้าของมดลูก) ซึ่งเป็นวิธีที่มีประสิทธิภาพดีที่สุดสำหรับการตรวจคัดกรองมะเร็งปากมดลูก อย่างไรก็ตาม ผลของการตรวจขึ้นอยู่กับความเที่ยงตรงเป็นอย่างมาก ดังนั้นมาดูกันว่าคุณสามารถช่วยอะไรได้บ้างเพื่อให้ผลการตรวจของคุณถูกต้องแม่นยำยิ่งขึ้น ต่อไปนี้เป็นข้อผิดพลาดของการตรวจคัดกรองมะเร็งปากมดลูกที่ผู้หญิงมักทำเป็นประจำ และอาจส่งผลต่อประสิทธิภาพของการตรวจได้
1. ไม่ได้รับการตรวจคัดกรองสม่ำเสมอ
การรับการตรวจคัดกรองอย่างสม่ำเสมอเป็นวิธีที่มีประสิทธิภาพมากสำหรับการป้องกันมะเร็งปากมดลูก การตรวจคัดกรองมะเร็งปากมดลูกสามารถตรวจพบความผิดปกติของปากมดลูกได้ตั้งแต่เนิ่น ๆ ก่อนที่จะกลายเป็นมะเร็ง หากคุณมีอายุระหว่าง 21 และ 65 ปี คุณควรได้รับการตรวจคัดกรองมะเร็งปากมดลูกทุกสามปี
2. การมีเพศสัมพันธ์ การสวนล้าง หรือการใช้ยาเหน็บช่องคลอด
หลักการง่าย ๆ คือไม่ควรมีอะไรก็ตามในช่องคลอดของคุณภายในเวลา 24-48 ชั่วโมงก่อนการตรวจคัดกรองมะเร็งปากมดลูก เนื่องจากอาจบดบังเซลล์ผิดปกติ ทำให้ผลการตรวจคัดกรองมะเร็งปากมดลูกไม่แม่นยำ
หากคุณมีเพศสัมพันธ์ สวนล้าง หรือใช้ยาเหน็บช่องคลอดก่อนจะมาตรวจ ให้พยายามเลื่อนนัด แต่หากทำไม่ได้ ให้แจ้งแพทย์ก่อนการตรวจ
3. การนัดตรวจในช่วงเวลาที่ไม่เหมาะสมของรอบเดือน
ช่วงเวลาที่เหมาะสมที่สุดของการตรวจคัดกรองคือ 10-20 วันหลังจากวันแรกของการมีประจำเดือน ในทางทฤษฎีแล้ว คุณไม่ควรนัดตรวจคัดกรองมะเร็งปากมดลูกในขณะที่กำลังมีประจำเดือน เลือดประจำเดือนและน้ำจะทำให้ตรวจพบเซลล์ผิดปกติได้ยากขึ้น มีโอกาสทำให้ได้ผลการตรวจที่ไม่แม่นยำ คุณอาจรับการตรวจหากมีเลือดประจำเดือนออกน้อยแล้ว ปรึกษาแพทย์ทุกครั้งหากได้รับนัดหมายการตรวจคัดกรองตรงกับขณะกำลังมีประจำเดือน เนื่องจากแพทย์อาจให้นัดใหม่
4. ไม่รู้ว่าจะได้รับผลตรวจอย่างไร
ถามแพทย์หรือผู้ช่วยเสมอว่าคุณจะได้รับผลการตรวจอย่างไร คลินิกหลายแห่งจะส่งผลการตรวจที่ปกติผ่านทางจดหมาย แต่สำหรับผลตรวจผิดปกติจะแจ้งทางโทรศัพท์ แพทย์บางคนอาจไม่ได้ติดต่อไปเลยหากผลตรวจเป็นปกติ
5. เพิกเฉย ไม่บอกแพทย์ว่าเคยมีผลตรวจคัดกรองมะเร็งปากมดลูกที่ผิดปกติก่อนหน้านี้
แพทย์ต้องการทราบว่าคุณเคยมีผลการตรวจที่ผิดปกติมาก่อนหรือไม่ ซึ่งควรแจ้งผลการตรวจอย่างละเอียดและการตรวจเพิ่มเติมต่อมาด้วย ควรแจ้งแพทย์โดยเฉพาะหากได้รับการส่องกล้องตรวจด้วยคอลโปสโคป (colposcopy) ตัดชิ้นเนื้อ หรือการรักษาใด ๆ ที่สืบเนื่องมาจากผลการตรวจที่ผิดปกติ หากคุณมีสำเนาผลการตรวจคัดกรอง ผลการส่องกล้อง ผลชิ้นเนื้อ หรือการรักษาใด ๆ ก่อนหน้า ควรนำมาพบแพทย์ด้วย
6. ไม่ทำตามคำแนะนำของแพทย์หลังจากทราบว่าผลการตรวจผิดปกติ
เป็นเรื่องสำคัญที่ต้องทำตามคำแนะนำของแพทย์หากผลการตรวจผิดปกติ ซึ่งอาจต้องตรวจซ้ำหรือหรือตรวจส่องกล้อง การตรวจติดตามมีหลายวิธี ขึ้นอยู่กับผลการตรวจ คลินิกจะนัดหมายการตรวจให้ใหม่หากคุณต้องตรวจคัดกรองซ้ำหรือต้องตรวจส่องกล้อง (หากแพทย์ของคุณใช้วิธีตรวจส่องกล้องด้วย) หรืออาจส่งตัวคุณไปรับการรักษาต่อกับแพทย์สูตินรีเวชที่ตรวจส่องกล้อง